呼吸器外科
施設認定
- 呼吸器外科専門医合同委員会呼吸器外科専門研修基幹施設
- 日本臨床腫瘍学会認定研修施設(連携施設)
当科について
皆さま、こんにちは。石切生喜病院呼吸器外科の部長を務めます泉です。私は四半世紀に渡り、大阪公立大学医学部附属病院で手術や気管支鏡処置など呼吸器外科に特化した医療を提供してまいりました。
私たちのチームは最先端の技術と心のこもったケアを提供し、呼吸器疾患における最善の治療を目指しています。呼吸器外科における豊富な経験と知識を活かし、患者さま一人ひとりのニーズに応じた最適な治療計画を提供いたします。また患者さまの健康と快適さを第一に考え、手術前後のフォローアップにも力を入れています。
私たちの手術の内容
胸腔鏡下(カメラを用いた)手術などの最新の手術技術を用い、安全かつ効果的な治療を行います。また、ロボット支援下手術については現在準備中であり、私のもつ日本呼吸器外科学会認定ロボット支援手術プロクター資格を用い、今後肺の手術や縦隔の手術に適応予定です。
呼吸器センターについて
呼吸器外科・呼吸器内科・呼吸器腫瘍内科・放射線治療科が日々連携をとりつつ一丸となり、患者さまに最適な治療法を提供できるよう努めています。
肺癌や転移性肺腫瘍手術の一般的な流れ
受診
外来で画像検査(CT,MRIそしてPET検査など)と耐術能検査(血液,レントゲン、心電図、肺活量検査、心臓超音波検査そして下肢静脈超音波検査など)を行います。
手術説明
手術日が決定しましたら、主に外来で手術説明を行い、同意書にサインをいただきます。
手術・入院
手術日の1−2日前に入院し、手術後5−7日程度で退院とります。
退院後
退院後は1−2週間後に外来を受診いただき(再診)、血液検査とレントゲン検査などを行います。傷の状態も確認します。その1ヶ月後も問題がなければその後は3ヶ月ごとの再診となります。
主な疾患
石切生喜病院 呼吸器外科では、地域の皆さまに信頼される質の高い外科治療を提供することを目指し、以下の呼吸器疾患に対する手術治療を中心に診療を行っています。早期診断から手術、術後フォローまで、地域のかかりつけ医の先生方とも連携し、安心してご紹介いただける体制を整えております。
肺悪性腫瘍:肺がん(原発性肺がん)
肺がんは日本人の死亡原因の上位に位置する深刻な疾患ですが、近年は低侵襲な胸腔鏡手術やロボット支援手術が進歩しています。当科では、豊富な手術実績と専門的知識を活かし、早期がんから進行がんまで幅広く対応しています。術後の生活の質(QOL)にも配慮した治療を心がけております。地域の開業医の先生方からのご紹介も積極的に受け入れており、迅速な診断・治療計画の提示を行っています。
肺悪性腫瘍:転移性肺腫瘍
他臓器から肺に転移した腫瘍に対しても、根治を目指した手術を行っています。手術適応の判断には高度な診断と他科との連携が必要ですが、当科では原発巣の状態や患者様の全身状態を丁寧に評価し、安全・確実な切除を提供しています。
気胸(自然気胸・続発性気胸)
気胸とは、肺から空気が漏れ、胸腔内にたまることで肺が虚脱し、呼吸機能が低下する状態を指します。当科では、自然気胸と続発性気胸に応じた適切な治療を提供しております。
・自然気胸
自然気胸は、特に10~30歳代の痩せ型の男性に多くみられ、突然の胸痛や呼吸困難で発症します。多くは肺の表面にできたブラ(嚢胞)が破裂することで起こります。初回の気胸に対しては、保存的治療やドレナージによる改善も期待されますが、再発率が高いため、再発例や両側性・重症例では手術による根治が望まれます。
当科では、胸腔鏡を用いた低侵襲手術により、原因となるブラの切除や再発予防のための胸膜癒着術を安全に行っており、術後の早期退院・社会復帰を支援します。学生の方や社会人の方が安心して治療を受けられるよう、術後の生活指導も丁寧に行っています。
・続発性気胸(COPDなどによる)
慢性閉塞性肺疾患(COPD)や間質性肺疾患などの基礎疾患がある方に生じる気胸は「続発性気胸」と呼ばれ、自然気胸に比べて重症化しやすく、呼吸状態の悪化や感染症の合併を伴うこともあります。高齢の方や肺機能が低下している患者様では、慎重な対応が必要です。
当科では、全身状態や肺機能を評価したうえで、低侵襲手術の可否を判断し、保存的加療から手術、胸膜癒着術、場合によっては開窓術まで幅広い治療法を提案しています。難治性や再発を繰り返すケースでも、呼吸器内科・リハビリ科と連携して最適な治療を提供しています。
縦隔腫瘍
縦隔とは、胸骨と脊椎の間の空間を指し、ここに発生する腫瘍を縦隔腫瘍と呼びます。縦隔腫瘍は、症状が出にくいため偶然発見されることもあります。良性腫瘍から悪性腫瘍まで多様で、正確な診断と安全な手術が求められます。当科では胸腔鏡やロボット支援手術(準備中)を駆使し、体への負担が少ない治療を実現しています。
肺良性腫瘍
良性腫瘍であっても、増大傾向や悪性化の懸念がある場合には手術が勧められます。画像診断と経過観察を適切に行いながら、必要に応じて安全に摘出を行います。早期の対応が患者様の安心につながりますので、お気軽にご相談ください。
膿胸(のうきょう)
膿胸は、肺や胸膜腔に膿がたまる感染性の疾患で、重症化すると呼吸困難や全身状態の悪化を招く恐れがあります。当科では、感染源の除去と十分な洗浄を目的とした手術を行っており、特に慢性膿胸や難治性の場合には、胸膜剥皮術や開窓術など高度な外科的治療も提供しています。抗菌薬治療と手術のタイミングについてもご紹介医と連携しながら判断いたしますので、気になる症例がございましたらぜひご相談ください。
地域の先生方へ
当科では、地域のかかりつけ医・診療所の先生方との連携を何よりも大切にしております。ご紹介いただいた患者様には、迅速かつ丁寧な診療を提供し、必要に応じて手術方針や経過について詳細なご報告をさせていただきます。また、緊急性の高い疾患にも柔軟に対応できる体制を整えておりますので、お困りの際はいつでもご連絡ください。
ご相談はお気軽にどうぞ
呼吸器に関するお悩みや治療のご相談がございましたら、お気軽にお問い合わせください。
手掌多汗症
暑かったり緊張したりすると汗をかく…一見すると普通のことですが、様々なことをきっかけに自分の手や足、腋の汗が異常に多いことに気が付くことがありませんか?特に手掌や腋窩の大量の汗は仕事やプライベートにおいて支障をきたし、悩んでおられる方も多いのではないでしょうか?多汗症は全身の発汗が増加する全身性多汗症と、体の一部に限局して発汗量が増加する局所性多汗症に分類されます。その中でも、温熱や精神的負荷の有無に関わらず頭部・顔面・手掌・足底・腋窩に日常生活に支障をきたす程の大量発汗を生じる状態が原発性局所性多汗症と定義されています。特に手掌や腋窩の多汗症に対し、胸部交感神経遮断術が有効となる場合があり、当院では当科が全身麻酔下に、腋に3mmの創(操作孔)2 or 3ヶ所を付けるだけの胸腔鏡で行っております。ガイドラインにおいては下記の6症状のうち2項目以上あてはまる場合を多汗症と診断しており、ご自分がこれにあてはまりお困りの際にはお気軽にご相談下さい(要予約)。
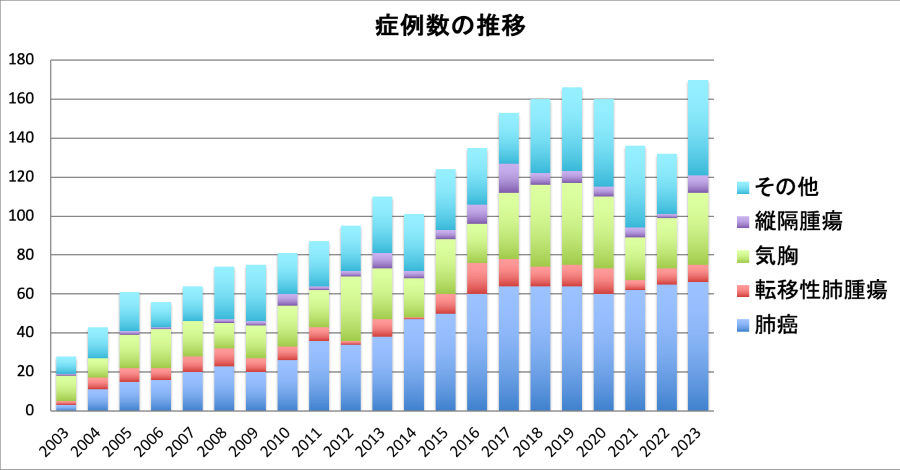
実績
過去3年間の手術症例数
|
2021年 |
2022年 |
2023年 |
| 手術症例 ※()は完全胸腔鏡下, 〈〉 はロボット支援下 | 136(128) | 132(130) | 170(159)〈9〉 |
| 肺悪性腫瘍:肺がん | 62(56) | 65(64) | 67(58)〈9〉 |
| 肺悪性腫瘍:転移性肺腫瘍 | 5(5) | 8(8)
| 9(9) |
| 気胸(血気胸を含む) | 22(22) | 26(26) | 38(38) |
| 縦隔腫瘍 | 5(5)
| 2(2) | 12(12) |
| 肺良性腫瘍 | 1(1) | 2(2) | 4(4) |
| 膿胸 | 3(3) | 3(3) | 11(11) |
| 肺アスペルギルス症 | 3(3) | 2(2) | 0(0) |
| 手掌多汗症 | 17(17) | 14(14) | 16(16) |
| 試験開胸 | 4(4) | 1(1) | 1(1) |
| その他(含 気管切開など) | 14(12)
| 9(8) | 12(10) |
診療スケジュール
昼診
※予約制
14:00~
(受付 13:00-16:00)
|
月 |
火 |
水 |
木 |
金 |
土 |
| 朝診 |
- |
|
山本(悟) |
|
泉 |
泉 |
泉 |
| 昼診※予約制 |
- |
- |
山本(悟) |
- |
- |
山本(悟) |
- |
※「手掌多汗症外来」木・金・土曜日 要予約(ご予約がない場合診察できない可能性がございます) (2025.8.1.現在)
担当医師のご紹介
- 資格
- ダビンチサージカルシステム術者資格認定
- 日本呼吸器内視鏡学会気管支鏡専門医・指導医
- 日本呼吸器外科学会胸腔鏡安全技術認定
- 呼吸器外科専門医合同委員会呼吸器外科専門医
- 日本外科学会外科専門医
- 日本外科学会認定医
- 日本呼吸器外科学会ロボット支援手術プロクター
- 日本肺癌学会暫定指導
- 学会役員
- 近畿外科学会評議員
- 日本呼吸器内視鏡学会評議員
- 日本呼吸器外科学会評議員